【2025年最新】熱中症対策完全ガイド|高齢者の予防法と応急処置

熱中症とは、高温多湿な環境に長時間いることで、体温調節機能がうまく働かなくなり、体に熱がこもった状態になり、高体温、めまい、嘔吐、倦怠感等を起こし、最悪の場合、意識障害から生命の危機に直面する深刻な健康障害です。
屋外だけでなく室内で何もしていないときでも発症し、なかでも高齢者は若年者より熱中症にかかりやすく特別な注意が必要です。2024年の統計では、救急搬送された熱中症患者の約6割が65歳以上の高齢者でした。
本記事では、2025年版の熱中症予防法と効果的な対策について、薬剤師が分かりやすく解説します。
目次
【2025年版】熱中症はなぜ起こるのか?メカニズムを解説
人の体は、体温が上がると発汗や皮膚温度の上昇作用で、熱が体外へ放出される仕組みになっています。
ところが、体調不良、加齢、脱水などが原因で「体温調節機能」が正常に働かなくなることがあります。
すると、体内に熱が蓄積してしまい、熱中症を引き起こしてしまうのです。
近年の気候変動により、日本の夏はより高温多湿になっており、熱中症リスクは年々高まっています。
【2024年最新データ】高齢者の熱中症統計と注意点
2024年5月から9月の全国における熱中症による救急搬送人員の累計は約5万2千人で、このうち65歳以上の高齢者が約60%を占めています。
年齢区分別では、高齢者が圧倒的に多く、次いで成人、少年、乳幼児の順となっています。
熱中症の発生場所を見ると、意外にも住居(自宅)が最も多く全体の約45%、次いで道路、職場、公園などの屋外施設の順となっています。

【2025年版】熱中症の重症度分類と緊急対応法
日本救急医学会の2024年改訂版熱中症分類によると、熱中症は次のように分類されます。
- Ⅰ度(軽症)
- めまい、立ちくらみ、生あくび、大量発汗、筋肉痛、こむら返りなどがみられるものの、意識障害は見られない。現場での応急処置で対応可能。
- Ⅱ度(中等症)
- 頭痛や嘔吐が伴い集中力や判断力が低下。体温が39℃以上になることも。医療機関での治療が必要。
- Ⅲ度(重症)
- 意識がもうろうとした状態、けいれん、体温40℃以上。生命に関わる緊急事態のため救急車要請が必要。
【2025年版】熱中症の3つの原因と最新対策
熱中症の原因は、以下の3つの要因が複合的に関わっています。
- 環境的要因
- 気候変動により、従来より高温多湿な日が増加。急激な気温上昇、湿度80%以上の環境、風通しの悪い室内などが原因となります。
- 身体的要因
- 高齢者、乳幼児、糖尿病・腎臓病・心疾患患者などは体温調節機能が低下しやすく、熱中症リスクが高まります。
- 行動的要因
- 屋外での激しい運動、長時間の炎天下作業、水分補給不足、睡眠不足、アルコール摂取過多などが挙げられます。
近年の研究で、マスク着用時の熱中症リスク増加や、在宅ワーク中の室内熱中症も問題となっています。特に高齢者は複数の要因が重なりやすいため注意が必要です。

熱中症の初期症状から重症化サインまで【2025年版】
熱中症の初期段階では、顔のほてり、立ちくらみ、めまい、倦怠感、集中力低下などの症状が出ます。
進行すると、手足のしびれ、筋肉のこむら返り、頭痛、吐き気、嘔吐などの症状があらわれ、明らかにいつもと様子が違う状態になります。
さらに重症化すると、体温が40℃以上に上昇し、けいれんや意識消失をともなう危険な状態になります。

「呼びかけに反応しない」「自力で水分摂取できない」「体温が39℃以上」の場合は、熱中症が重症化していると考えられるので、迷わず救急車を呼び緊急対応が必要です。
高齢者が熱中症になりやすい5つの理由【科学的根拠付き】
2024年の統計では、救急搬送された熱中症患者の約60%が65歳以上の高齢者でした。高齢者が熱中症になりやすい理由を科学的に解説します。
体内水分量の減少
成人の体内水分量は約60%ですが、高齢者は約50%まで減少し、脱水状態になりやすい体質になっています。
口渇中枢の機能低下
加齢により喉の渇きを感じる「口渇中枢」が鈍くなり、脱水していても気づきにくくなります。
体温調節機能の低下
発汗機能や血管の拡張反応が低下し、体温を下げる能力が衰えてしまいます。

基礎疾患の影響
糖尿病、腎臓病、心疾患などの基礎疾患により、体内の水分バランスが崩れやすくなります。
行動パターンの影響
トイレを気にして水分摂取を控える、エアコンを我慢する、暑さを感じにくいなどの傾向があります。
【2025年版】効果的な水分補給法と注意点

熱中症予防には、年齢に関係なく計画的な水分補給が重要です。高齢者は特に、1日の必要水分量(体重×30ml)を目安に、定期的な摂取を心がけましょう。
のどの渇きを感じる前に水分補給することが大切で、起床時、食事前、入浴前後、就寝前など、タイミングを決めて摂取すると効果的です。
水分補給のコツ
効果的な水分補給には、いくつかのポイントがあります。まず、水の温度は常温または少し冷たい水(5-15℃)が最も体に吸収されやすく、胃腸への負担も少なくなります。
水分補給の方法としては、一度に大量に飲むのではなく、150-200mlずつこまめに摂取することが重要です。これにより、体内での水分の利用効率が高まり、効果的な脱水予防につながります。
また、水だけを飲むのではなく、適度な塩分(ナトリウム)も一緒に補給することで、体内の電解質バランスを保つことができます。特に発汗量が多い場合は、この電解質補給が熱中症予防に欠かせません。
一方で注意すべき点として、カフェインを含むコーヒーや緑茶、アルコール類は利尿作用があるため、熱中症対策としての水分補給には適さず、摂取は控えめにすることをおすすめします。
水を飲むのが苦手な方は、氷を口に含む、水分の多いフルーツ(スイカ、メロンなど)や野菜の摂取も有効です。
ただし、心臓病や腎臓病などの基礎疾患がある場合は、主治医に適切な水分摂取量を相談してください。

持病のある方は、かかりつけ医や薬剤師に「自分に適した水分摂取量」を確認することが重要ですね。
【2025年版】薬局で購入できる熱中症対策商品
体重の3%以上の水分を失うと、運動能力や体温調節機能が著しく低下します。適切な補給商品を選択することが重要です。

経口補水液(ORS:Oral Rehydration Solution)
オーエスワン(大塚製薬)
医師推奨No.1の経口補水液。ナトリウム115mg/100ml配合で、軽度から中等度の脱水症状に最適です。
※OS-1は、脱水症のための経口補水療法に用いる経口補水液です。ご購入にあたっては、医師から指示された場合にのみご購入ください。
※医師、管理栄養士、薬剤師等の指導、指導を得て使用してください。
※ナトリウム又はカリウム摂取量の制限を指示されている場合には、必ず医師の相談、指導を得て使用してください。
※1日当たりの目安量を参考に、脱水状態に合せて適宜増減してください。
スポーツドリンク系
ポカリスエット(大塚製薬)
ナトリウム49mg/100ml配合。日常の水分補給と軽度の発汗時に適しています。
アクエリアス(日本コカ・コーラ)
ナトリウム40mg/100ml配合。運動時の水分・電解質補給に適しています。
タブレット・サプリメント
塩分チャージタブレット(カバヤ)
持ち運びに便利なタブレット型。ナトリウム・カリウム・マグネシウムを効率的に補給できます。
塩熱サプリ(ミドリ安全)
噛んで摂取できるサプリメント。現場作業や運動時の携帯用として人気です。
冷却グッズ
氷のう・アイスパック
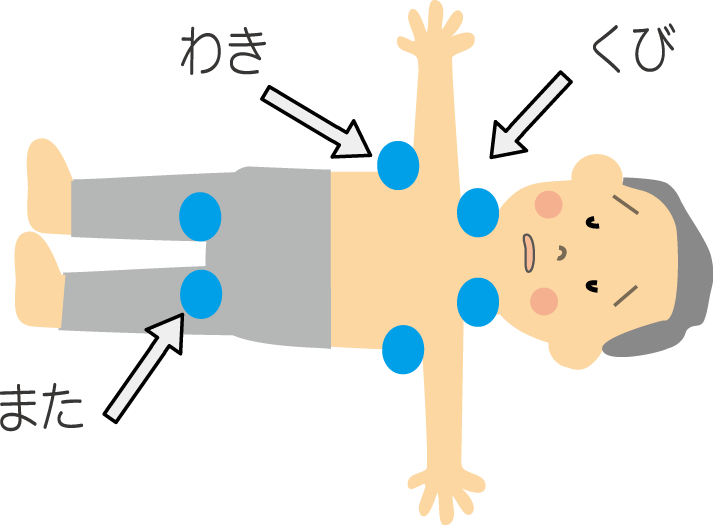
首、脇の下、鼠径部など太い血管部分の冷却に使用。体温を効率的に下げられます。
「熱さまシート」や「冷えピタ」などの冷却シートは心理的な涼感はありますが、実際の体温低下効果は限定的です。緊急時は氷水での冷却を優先してください。
【重要】熱中症時の解熱鎮痛薬使用について
熱中症による頭痛は脱水が主な原因のため、バファリンやロキソニンなどの解熱鎮痛薬は根本的な解決にならず、症状を隠してしまう危険があります。
現在のところ、熱中症に対する特効薬は存在しません。適切な水分・電解質補給と冷却が最も重要な治療法です。
頭痛がある場合は、まず経口補水液の摂取と、首・脇・鼠径部の冷却を行い、症状が改善しない場合は医療機関を受診してください。
【2025年版】熱中症予防の生活習慣チェックリスト
日常習慣
- 起床時にコップ1杯の水を飲む
- 外出前に天気予報と熱中症警戒アラートを確認
- 室温・湿度を数値で管理(28℃以下、60%以下)
- 1日8回以上の水分補給タイミングを設定
- 体重測定で脱水状態をチェック
緊急時対応
- 緊急連絡先(家族・医療機関)を見やすい場所に掲示
- 経口補水液の常備
- 冷却グッズの準備
- 熱中症症状の理解と対応方法の確認
まとめ:2025年の熱中症対策は「予防」が最重要
2024年の統計を見ても、高齢者の熱中症リスクは依然として高く、住居での発症が最も多いことが明らかになっています。
効果的な予防策として、以下の4つのポイントを習慣化することが重要です:
- 定期的な水分補給:のどが渇く前に150-200mlずつ摂取
- 環境管理:室温28℃以下、湿度60%以下を維持
- 情報活用:熱中症警戒アラートとWBGT(暑さ指数)の確認
- 早期対応:初期症状を見逃さず、適切な応急処置
特に高齢者の方は、「まだ大丈夫」という過信を避け、家族や周囲の方と連携した見守り体制を構築することが生命を守る重要な対策となります。
監修漆畑俊哉(薬剤師)

- 株式会社なかいまち薬局 代表取締役社長
- 日本薬剤師研修センター 研修認定薬剤師
- 日本在宅薬学会 バイタルサイン エヴァンジェリスト
- 在宅療養支援認定薬剤師




